Auf den folgenden Seiten möchten wir Sie als Patient über unsere Fachklinik und deren Leistungsspektrum informieren.
Willkommen in der Klinik für Allgemein- und Viszeralchirurgie

Wir führen in unserer Klinik Operationen des gesamten Verdauungstraktes, d.h. des Magens, des Darmes, der Bauchspeicheldrüse (Pankreas), der Leber, der Gallenblase und der Milz durch. Besondere Schwerpunkte sind neben der Behandlung gutartiger Darmerkrankungen, zu denen unter anderem die Divertikelkrankheit gehört, die operative Therapie bösartiger Erkrankungen, die sogenannte onkologische Chirurgie. Die Operationen werden in unserer Klinik mit modernsten Operationsmethoden wie beispielsweise der minimal-invasiven Chirurgie (Knopfloch- oder Schlüssellochchirurgie) durchgeführt. Für proktologische Eingriffe steht ein Dioden-Laser zur Verfügung. Ein weiteres Spezialgebiet unserer Klinik für Allgemein- und Viszeralchirurgie ist die chirurgische Behandlung gut- und bösartiger Schilddrüsenerkrankungen.

Um die Qualität unserer Leistung fortlaufend durch eine externe Fachgesellschaft überprüfen zu lassen nehmen wir seit 2013 an der Qualitätssicherung des Westdeutschen Darm-Centrums (WDC) teil, welches unsere Qualität mit 105 weiteren Kliniken und Zentren vergleicht.
Wir legen besonderen Wert auf eine persönliche und individuelle Betreuung. Unser Ziel ist es, Ihnen als Patient eine medizinische Versorgung auf höchstem Niveau anzubieten und Sie nach erfolgter ambulanter oder stationärer Behandlung optimal versorgt nach Hause zu entlassen.
Chefärztin Dr. med. Andrea Beuleke
KRH Klinikum Großburgwedel
Klinik für Allgemein- und Viszeralchirurgie
Fuhrberger Str. 8
30938 Burgwedel
Unsere telefonische Erreichbarkeit ist außerhalb der Sprechstunde von 8:30-15:30 Uhr.
Die Sprechstundenzeiten sind:
Montags: 8:45-11:00 Uhr
Dienstags: 13:45-15:30 (Privatsprechstunde)
Mittwochs: 12:45-15:30 Uhr
Endokrine Chirurgie
Die chirurgische Behandlung gut- und bösartiger Schilddrüsenerkrankungen ist ein Spezialgebiet unserer Klinik. Wichtigstes Ziel ist die Entfernung des erkrankten bzw. knotig veränderten Schilddrüsengewebes unter sicherer Schonung benachbarter Strukturen, wie den Stimmbandnerven und den Nebenschilddrüsen.
Um eine gute Ergebnisqualität und somit auch hohe Sicherheit für Sie als Patienten zu erzielen, finden modernste Methoden Anwendung, wie zum Beispiel das Neuromonitoring zur Kontrolle der Stimmbandnervenfunktion. Durch Nutzung einer Gefäß-Versiegelungsklemme gelingt es unter anderem, den Hautschnitt möglichst klein zu halten. Ferner werden diese Operationen mit einer Lupenbrille sowie unter Einsatz einer Kopflampe durchgeführt.
Die Betreuung von Ihnen als Patient mit Schilddrüsenerkrankungen erfolgt in enger Kooperation mit niedergelassenen Nuklearmedizinern sowie bei bösartigen Schilddrüsenerkrankungen mit der Nuklearmedizin der Medizinischen Hochschule Hannover (MHH).
Auch Nebenschilddrüsenerkrankungen werden in unserer Klinik regelmäßig operativ behandelt. Hierbei stehen uns eine intraoperative Labordiagnostik (Parathormonbestimmung) sowie feingewebliche Schnellschnittuntersuchungen zur Erfolgskontrolle zur Verfügung.
Vor einer OP
Im Rahmen der Sprechstunde erfolgt eine Analyse der nuklearmedizinischen Vorbefunde. In Zusammenschau aller Befunde wird entschieden, ob eine Operation erforderlich ist oder Therapiealternativen bestehen. Des Weiteren werden Ihnen ausführlich das operative Vorgehen, das Resektionsausmaß und die spezifischen intraoperativen Risiken erläutert. Anschließend erhalten Sie einen Termin zur prästationären Vorbereitung und für die stationäre Aufnahme. Die prästationäre Vorbereitung findet in unserem Aufnahme- und Untersuchungszentrum statt und umfasst:
- chirurgisches und anästhesiologisches Aufklärungsgespräch
- Kontrolle der Blutwerte
- HNO-ärztliche Untersuchung
- weitere Untersuchungen sofern erforderlich
Die Operation
Morgens wird die Schnittführung angezeichnet, um ein kosmetisch optimales Ergebnis zu erzielen. Die Operation wird in Vollnarkose durchgeführt.
Während der Operation nutzen wir eine Kaltlicht-Stirnlampe sowie ein Neuromonitoring-Gerät zur Kontrolle der Stimmbandnerven. Des Weiteren kommt eine Lupenbrille zum Einsatz, die die feinen Strukturen 3,5-fach vergrößert. Mit diesen Hilfsmitteln und unserer Erfahrung können wir Ihnen eine hohe Sicherheit bieten. Sollte der Verdacht auf eine bösartige Erkrankung bestehen, wird die Schilddrüse zur feingeweblichen Schnellschnitt-Untersuchung abgegeben. Im Falle einer Nebenschilddrüsenerkrankung erfolgt intraoperativ die Bestimmung des Parathormonwertes. Für die Hautnaht benutzen wir selbstauflösendes Nahtmaterial, ein Fadenzug ist somit nicht notwendig.
Nach der Operation
Einige Stunden nach der Operation können Sie, bei unauffälligem Verlauf, in Ihrem Zimmer bereits wieder aufstehen und auch Nahrung zu sich nehmen. Zur postoperativen Behandlung gehören eine Nackenmassage und eine Laborkontrolle.
Die Entlassung erfolgt bei Wohlbefinden üblicherweise am zweiten Tag nach der Operation. Nach 48 Stunden ist die Wunde bereits so gut verheilt, dass Duschen möglich ist. Intensives Sonnenbaden, ausgiebiges Baden oder Saunabesuche sollten zunächst allerdings vermieden werden. Nach zwei Wochen können Sie die Narbe mit einer Narbencreme leicht
massieren.
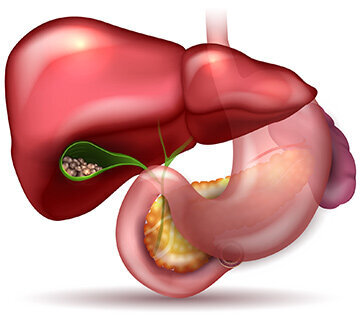
Erkrankungen der Gallenblase
Das Auftreten von Gallensteinen (Cholecystolithiasis) ist eine weit verbreitete Erkrankung. Daher ist die Entfernung der Gallenblase, die sogenannte Cholecystektomie, eine sehr häufig durchgeführte Operation unserer Klinik. In der Regel wird die Gallenblase operativ entfernt, wenn die Steine Beschwerden hervorrufen. Diese können unspezifisch sein, es können aber auch die typischen Gallenkoliken auftreten.
Neben Oberbauchbeschwerden oder Gallenkoliken können die Steine auch Entzündungen der Gallenblase oder Bauchspeicheldrüse hervorrufen, die ebenso eine Entfernung der Gallenblase erfordern.
Vor einer OP
Bei Ihrer Vorstellung in der Sprechstunde werden die vorliegenden Befunde (Ultraschall, Laborwerte) besprochen. Sollten weiterführende Untersuchungen erforderlich sein erfolgen diese in enger Zusammenarbeit mit der medizinischen Klinik unseres Hauses.
Falls eine Operation erforderlich ist werden Sie ausführlich über den operativen Eingriff informiert und ein Operationstermin wird abgestimmt. Die prästationäre Vorbereitung findet in unserem Aufnahme- und Untersuchungszentrum (AUZ) statt. Diese umfasst:
- chirurgisches und anästhesiologisches Aufklärungsgespräch
- Kontrolle der Blutwerte
- weitere Untersuchungen sofern erforderlich
Meist können Sie nach der Vorbereitung wieder nach Hause gehen und kommen dann am Operationstag nüchtern zur stationären Aufnahme.
Die Operation
Die Cholezystektomie erfolgt in der Regel laparoskopisch, das heißt in schonender Schlüssellochtechnik. Dies ist bei weit über 85 Prozent der Patienten möglich. Die Vorteile dieses minimalinvasiven Vorgehens liegen in einem rascheren Genesungsprozess sowie kleineren, kosmetisch vorteilhafteren Narben. Gelegentlich kann es dennoch erforderlich sein, eine offene Operation durchzuführen, z. B. bei Verwachsungen nach vorangegangenen Operationen oder bei schweren Entzündungen. Für den Eingriff ist in jedem Fall eine Vollnarkose erforderlich. Die Haut wird mit einem selbstauflösenden Faden genäht, der nicht gezogen werden muss.
Nach der Operation
Nach dem Abklingen der Narkose können Sie bereits am Operationstag wieder aufstehen. Am Folgetag können Sie wieder leichte Vollkost zu sich nehmen. Am zweiten Tag nach der Operation erfolgt üblicherweise die Entlassung nach einer Routinekontrolle der Blutwerte.
Nach 48 Stunden ist die Wunde bereits so gut verheilt, dass Duschen möglich ist. Mechanische Belastungen wie Baden, Schwimmen oder Saunabesuche sollten Sie 14 Tage vermeiden. Generell ist nach der Cholezystektomie keine spezielle Diät erforderlich.
Minimal-invasive Chirurgie („Schlüssellochchirurgie“)
bei Erkrankungen des Bauchraumes sowie der Bauchwand
Inzwischen werden viele Operationen mit sogenannten minmal invasiven Techniken durchgeführt. Diese Verfahren sind seit vielen Jahren bewährt. Hierbei werden mehrere kleinere Hautschnitte benötigt, durch die kleine Instrumente eingeführt werden sowie eine Kamera, mittels derer das Operationsgebiet auf einem Monitor dargestellt wird.
Zu diesen Eingriffen gehören beispielsweise die laparoskopische Appendektomie (Blinddarmoperation), laparoskopische Cholezystektomie (Gallenoperation), laparoskopische Fundoplikatio (Operation bei Refluxerkrankung am unteren Speiseröhrenschließmuskel) sowie laparoskopische Dünn- und Dickdarmoperationen.
Auch Hernien (Bauchwandbrüche, Leistenbrüche) können mit diesen minimal-invasiven Techniken versorgt werden.
Onkologische Chirurgie
Das wichtigste Ziel der chirurgischen Behandlung von Krebserkrankungen ist die langfristige Heilung bei gleichzeitig guter Lebensqualität.
In regelmäßigen Tumor-Konferenzen erfolgt die Festlegung einer individuellen Therapie. Diese orientiert sich an aktuellen Leitlinien der medizinischen Fachgesellschaften. An dieser interdisziplinären Konferenz nehmen neben den behandelnden Chirurgen auch Internisten, ein Radiologe und Onkologen teil. Die Therapiefestlegung erfolgt in enger Abstimmung mit niedergelassenen Haus- und Fachärzten.
Hernienchirurgie
Unser Spektrum beinhaltet ebenfalls die Behandlung aller Arten von Bauchwandbrüchen nach modernen, auf Sie als Patienten maßgeschneiderten Therapieformen. Dazu gehört auch die Versorgung von Nabelbrüchen, Leistenbrüchen und Narbenbrüchen nach vorangegangenen Operationen.
Anwendung finden sowohl minimal-invasive als auch konventionelle Operationsverfahren. Ob die Operation ambulant erfolgen kann oder in einem stationären Aufenthalt durchgeführt werden muss, ob ein Kunststoffnetz notwendig ist oder welche Operationsform angewandt werden kann, wird individuell für jeden Patienten in einer Voruntersuchung und einem Gespräch „maßgeschneidert“ festgestellt und festgelegt.
Zur Auswertung und weiteren Optimierung der unterschiedlichen Operationsverfahren nehmen wir an der Qualitätssicherungsstudie „Herniamed“ teil. Im Zuge der Teilnahme haben wir das Siegel „Qualitätsgesicherte Hernienchirurgie“ der Deutschen Herniengesellschaft erhalten. Hierdurch wird auf längere Sicht eine stets aktuelle und individuell an den jeweiligen Patienten angepasste Behandlung gewährleistet.
Lasertherapie bei Enddarmerkrankungen
Immer mehr Menschen haben Probleme mit Hämorrhoiden oder leiden an anderen gutartigen Erkrankungen im Analbereich. Gesprochen wird über dieses Thema jedoch eher selten. Dabei sind diese Leiden mit der richtigen und vor allem rechtzeitigen Behandlung gut zu behandeln.
In unserer Sprechstunde findet in einem persönlichen Gespräch der erste Kontakt statt. Entsprechend der Krankengeschichte wird eine körperliche (proktologische) Untersuchung vorgenommen. Vor der Untersuchung kann es nötig sein, den Darm mit Hilfe eines Abführzäpfchens oder Einlaufs (Klysma) zu entleeren. Der Analkanal wird dann vom untersuchenden Arzt von innen und außen abgetastet. Nach dem Tasten folgt, gegebenenfalls in Narkose, die Untersuchung mit einem Spiegelinstrument (Proktoskop, Rektoskop).
Entsprechend der jeweiligen Erkrankung und dem Untersuchungsbefund wird mit Ihnen gemeinsam das weitere Vorgehen besprochen. Ein operativer Eingriff erfolgt nur, wenn alle konservativen (operationsfreien) Maßnahmen ausgeschöpft sind.
Für die häufigsten Erkrankungen des Enddarms (Hämorrhoiden und Fisteln) gibt es bereits eine Vielzahl von operativen und nicht operativen Behandlungsmethoden. Diese sind allerdings oft schmerzhaft, langwierig oder mit Risiken für die Schließmuskelfunktion (Kontinenz) verbunden. Auch ist nicht jedes Verfahren für jeden Einzelfall gleichermaßen geeignet.
Am KRH Klinikum Großburgwedel steht mit der Lasertherapie eine innovative und schonende Behandlungsoption zur Verfügung. Mit dem Laserverfahren gelingt es, die im Analkanal hochempfindliche Haut zu schonen und den Schließmuskel nicht zu beeinträchtigen. Die Eingriffe werden in der Regel in einem kurzen stationären Aufenthalt durchgeführt. Eine spezielle Nachsorge ist meist nicht erforderlich, kann aber bedarfsweise in unserer Sprechstunde erfolgen. Eine Laserbehandlung wird unter anderem bei Hämorrhoiden und Fisteln durchgeführt. Wir beraten Sie gerne über die für Sie optimale Behandlungsmethode.
Hämorrhoiden
Hämorrhoiden sind krankhafte Vergrößerungen der Blutgefäß-Schleimhautpolster, die zur Feinabdichtung des Schließmuskelorgans dienen. Durch winzige Stiche am Afterrand wird die Lasersonde eingebracht und das vergrößerte Blutgefäßkissen durch die Laserenergie verödet, so dass das Polster wieder auf sein Normalmaß zurückschrumpft (Laserhämorrhoidoplastie, LHP ®). Die empfindliche Schleimhaut bleibt dabei intakt, so dass kaum Schmerzen auftreten. Ein erster deutlicher Schrumpfungseffekt ist sofort bemerkbar, das vollständige Ergebnis ist aber erst nach etwa vier Wochen erreicht. In dieser Zeit können auch noch Schwellungen oder leichte Blutungen auftreten.
Analfisteln
Analfisteln entstehen aus Entzündungen im Enddarm gelegener Drüsen, die sich meist als Abszesse im Randbereich des Afters (sog. Perianalabszesse) bemerkbar machen. Hier erfolgt die Behandlung in zwei Schritten. Zunächst muss der entstandene Abszeß entlastet und die ursächliche Fistel mit einer dünnen Drainageschlaufe markiert werden. Nach vollständiger Entleerung und Abheilung der Eiterhöhle (meist nach etwa sechs Wochen) wird dann der Fistelgang mit der Lasersonde verschweißt und die innere Öffnung im Enddarm mit einer Naht verschlossen (Fistula Laser Closure, FiLaC ®). Ein Ausschälen oder Offenlegen der Fistel mit teilweiser oder vollständiger Durchtrennung des Schließmuskels entfällt hierbei. Da die meisten Fisteln durch den Schließmuskel verlaufen, wird dieser somit weitestgehend geschont. Die äußere Fistelöffnung im Hautbereich heilt meist innerhalb einer Woche ab.
Steißbeinfisteln (Sinus Pilonidalis)
Steißbeinfisteln entstehen in der Gesäßfalte aus fehlwachsenden Haarwurzeln und können Abszesse und Fistelgänge unter der Haut bilden. Die Öffnungen zur Hautoberfläche werden bei der Behandlung sparsam ausgeschnitten. Anschließend werden die Fistelgänge mit dem Laser behandelt und damit optimal zur Wundheilung angeregt. Sollte eine Laserbehandlung aufgrund des Befundes nicht möglich sein, gibt es andere schonende Alternativen, wie zum Beispiel die Pit-Picking-Methode.
Ambulante Chirurgie
Eine wachsende Zahl chirurgischer Eingriffe kann aufgrund schonender Techniken ambulant durchgeführt werden. Hierzu gehören die Portimplantation, offene Leistenbruchoperationen oder proktologische Eingriffe (zum Beispiel Hämorrhoiden).
Der ambulante Eingriff wird in der Sprechstunde mit Ihnen als Patienten geplant und vorbereitet, es sollten keine schweren Allgemeinerkrankungen vorliegen. Nach der Operation werden Sie als Patienten auf der chirurgischen Station versorgt und am Nachmittag wieder nach Hause entlassen.
Wundmanagement
Zur Versorgung komplizierter Wunden erfolgt ein modernes Wundmanagement durch ein Team von pflegerischen und ärztlichen Wundspezialisten.
Für ambulante Patienten bieten wir eine Spezialsprechstunde an.
Zweitmeinungssprechstunde Cholezsytektomie Dr. med. Andrea Beuleke
Privatsprechstunde Dr. med. Andrea Beuleke
Onkologische und allgemeinchirurgische Sprechstunde
Andrea Bender
Dr. med. Hannah Schiller
Wundsprechstunde Dr. med. Hannah Schiller
Schilddrüsensprechstunde Dr. med. Andrea Beuleke
Proktologische und allgemeinchirurgische Sprechstunde Andrea Bender
Sprechstunde Enddarm- und Kontinenzchirurgie Dr. Thomas Menzel
Seit dem 20. September 2022 dürfen wir in der Klinik für Allgemein- und Viszeralchirurgie studentische OP-Assistenzen ausbilden. Die entsprechende Genehmigung wurde uns von der Deutschen Gesellschaft für Allgemein- und Viszeralchirurgie (DGAV) verliehen und ermöglicht es uns, angehenden Mediziner*innen bereits während des Studiums erste Erfahrungen im OP zu gewähren.
Erlernt werden unter anderem die OP-Regeln, steriles Arbeiten und die Patientenvorstellung im Rahmen einer Besprechung oder Visite. Auch der genaue Verlauf von acht viszeralchirurgischen Operationen wird thematisiert und muss später im theoretischen Teil wiedergegeben werden können.
Der theoretische Teil umfasst außerdem die Materialkunde. Schwerpunkt im Praktischen Teil sind mindestens zwei verschiedene Knotentechniken, maschinelles Knoten, mindestens zwei verschiedene Hautnähte und der „Rutschknoten“. Im Rahmen der studentischen OP-Assistenz werden mindestens 15 laparoskopische/robotische Operationen und 15 konventionelle Operationen (max. 5 aus nicht viszeralchirurgischem Spektrum) begleitet.
Bewerbungen sind möglich unter:
KRH Klinikum Großburgwedel
Klinik für Allgemein- und Viszeralchirurgie
Fuhrberger Str. 8
30938 Burgwedel
Dr. med. Andrea Beuleke
Chefärztin
Fachärztin für Chirurgie, Fachärztin für Viszeralchirurgie und spezielle Viszeralchirurgie
Sara-Mareike Brakhage
Sekretariat
(05139) 801 3487
(05139) 801 5487
Johanna Kussnereit
Sekretariat
(05139) 801 3487
(05139) 801 5487
Karsten Stutzer
Leitender Oberarzt, stellv. Leitung AUZ
Facharzt für Chirurgie
Andrea Bender
Geschäftsführende Oberärztin
Fachärztin für Viszeralchirurgie
Dr. Hannah Schiller
Oberärztin
Fachärztin für Viszeralchirurgie
Reza Askari
Robert Burgwitz
Sulaiman Darwish
Janka Mareike Hemstedt
Franziska Caroline Sarah Reede
Johannes Eike Röben

